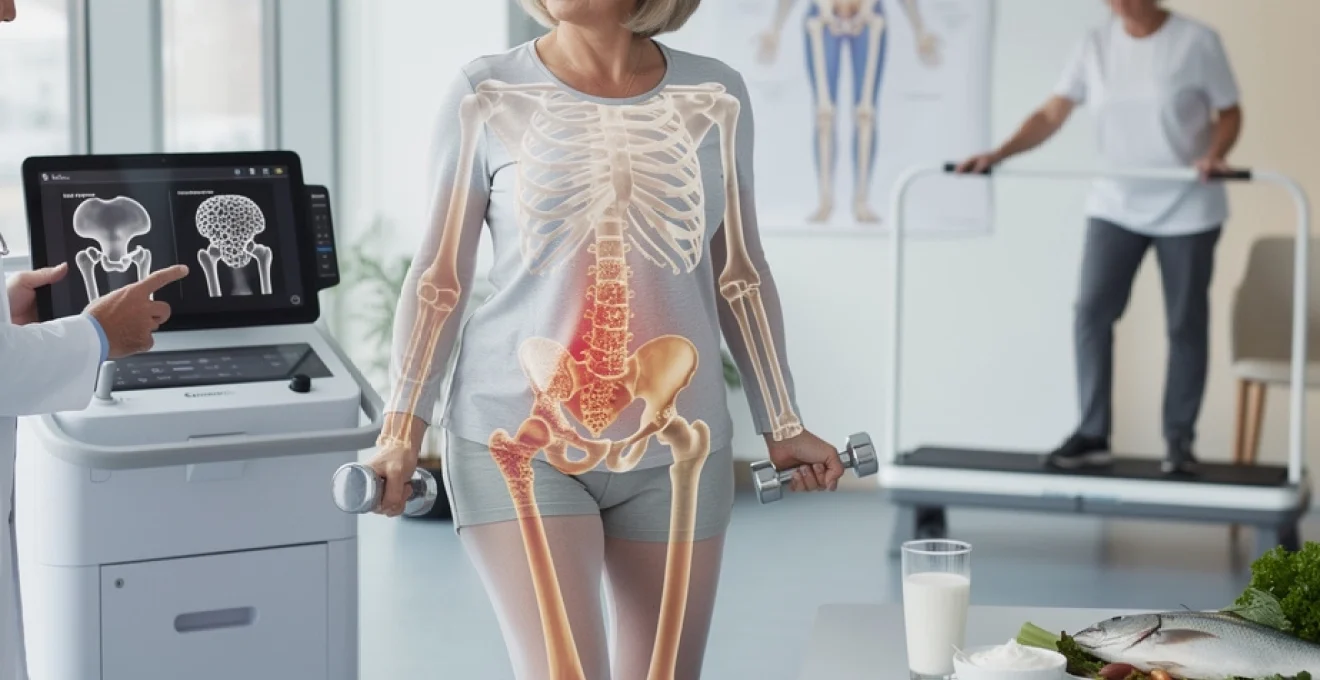
La fragilisation progressive du squelette représente un enjeu majeur de santé publique, touchant plusieurs millions de personnes en France et en Europe. Cette pathologie silencieuse évolue sans symptômes apparents pendant des années, jusqu’à ce qu’une fracture survienne, souvent de manière inattendue. Pourtant, les avancées scientifiques récentes démontrent qu’une combinaison de mesures préventives, d’interventions nutritionnelles ciblées et de traitements adaptés permet de maintenir l’intégrité osseuse tout au long de la vie. Comprendre les mécanismes biologiques qui régissent le remodelage osseux constitue la première étape pour vous protéger efficacement contre cette dégradation du capital skelettique. Que vous soyez concerné personnellement ou que vous cherchiez à préserver votre santé osseuse pour l’avenir, les stratégies présentées ici reposent sur des données scientifiques validées et des recommandations émises par les sociétés savantes de rhumatologie.
Physiologie osseuse : mécanismes de remodelage et densité minérale osseuse (DMO)
Votre squelette n’est pas une structure figée mais un tissu vivant en perpétuel renouvellement. Ce processus dynamique implique une coordination précise entre différents types cellulaires qui assurent la destruction contrôlée de l’os ancien et la formation d’un tissu neuf. Cette régénération permanente permet à votre organisme de réparer les microfissures quotidiennes, d’adapter la résistance osseuse aux contraintes mécaniques et de maintenir l’équilibre minéral nécessaire à de nombreuses fonctions physiologiques. Le déséquilibre de ce système finement régulé conduit progressivement à une fragilisation du squelette.
Ostéoblastes et ostéoclastes : équilibre du cycle de résorption-formation
Le remodelage osseux repose sur l’interaction de deux populations cellulaires antagonistes. Les ostéoclastes, cellules multinucléées issues de la lignée des monocytes, adhèrent à la surface osseuse et sécrètent des enzymes acides qui dissolvent la matrice minérale et dégradent le collagène. Cette phase de résorption crée des cavités microscopiques dans le tissu osseux. Les ostéoblastes, cellules d’origine mésenchymateuse, colonisent ensuite ces cavités et synthétisent une nouvelle matrice de collagène qu’ils minéralisent progressivement en y incorporant des cristaux d’hydroxyapatite. Chez un adulte sain, ces deux processus s’équilibrent parfaitement, maintenant une masse osseuse stable. Cependant, avec l’âge ou sous l’influence de facteurs pathologiques, la résorption peut dépasser la formation, entraînant une perte nette de tissu osseux.
Pic de masse osseuse et déclin physiologique après 30 ans
Votre capital osseux se constitue principalement durant l’enfance et l’adolescence, atteignant son maximum vers l’âge de 25-30 ans. Ce pic de masse osseuse représente la quantité maximale de tissu skelettique que vous accumulerez au cours de votre vie. Son niveau dépend de facteurs génétiques (responsables à 60-80%), mais aussi de votre alimentation durant la croissance, de votre activité physique et de votre statut hormonal. Après 30 ans, vous perdez naturellement entre 0,5% et 1% de votre masse osseuse chaque année. Chez les femmes, cette perte s’accélère brutalement lors de la ménopause, po
oursuivie par une phase de stabilisation relative, puis une diminution progressive. C’est pourquoi investir tôt dans la santé de vos os – par l’alimentation, l’activité physique et un mode de vie adapté – revient à constituer une « épargne osseuse » qui vous protégera plusieurs décennies plus tard.
Chez les hommes, la courbe est plus linéaire, sans chute brutale liée à une étape hormonale aussi marquée que la ménopause, mais la perte osseuse existe également et s’accélère après 65-70 ans. Si l’ostéoporose est donc plus fréquente chez les femmes, elle reste sous-diagnostiquée chez les hommes, alors même que les fractures, notamment du col du fémur, y sont associées à une mortalité plus élevée. Mieux comprendre cette évolution physiologique permet d’anticiper les mesures de prévention bien avant l’apparition des premiers signes cliniques.
Rôle du calcium, phosphore et matrice collagénique dans la minéralisation
La solidité de l’os repose sur une architecture complexe associant une charpente organique et une phase minérale. La matrice collagénique, composée principalement de collagène de type I, joue le rôle d’armature souple comparable à des barres d’acier dans un béton armé. Sur ce treillis viennent ensuite se déposer des cristaux d’hydroxyapatite, formés essentiellement de calcium et de phosphore, qui confèrent à l’os sa rigidité et sa résistance à la compression. Sans collagène, l’os serait cassant comme du verre ; sans minéralisation, il serait trop flexible et incapable de supporter les contraintes mécaniques du quotidien.
Le calcium et le phosphore doivent être présents en quantités suffisantes dans le sang pour permettre cette minéralisation. L’organisme maintient leur concentration dans un intervalle très étroit, quitte à puiser dans le stock osseux en cas de carence alimentaire prolongée. C’est ce « prélèvement » silencieux qui, à long terme, fragilise la trame osseuse et favorise l’apparition de l’ostéoporose. À ce trio s’ajoutent d’autres acteurs essentiels, comme la vitamine D qui facilite l’absorption digestive du calcium, la vitamine K qui participe à l’activation de certaines protéines osseuses, ou encore le magnésium, impliqué dans la qualité de la minéralisation.
Mesure de la DMO par ostéodensitométrie DEXA et t-score diagnostique
Pour évaluer objectivement la solidité de vos os, l’examen de référence est l’ostéodensitométrie DEXA (Dual-Energy X-ray Absorptiometry). Il s’agit d’une radiographie à très faible dose d’irradiation, généralement réalisée au niveau du rachis lombaire et du col fémoral, qui mesure la densité minérale osseuse (DMO). L’examen est indolore, rapide (une dizaine de minutes) et ne nécessite aucune préparation particulière. Il permet de détecter une fragilisation osseuse bien avant la survenue d’une fracture.
Les résultats sont exprimés en T-score, qui compare votre densité osseuse à celle d’un adulte jeune en bonne santé du même sexe. Un T-score supérieur à -1 est considéré comme normal, entre -1 et -2,5 on parle d’ostéopénie (fragilité osseuse modérée), et inférieur ou égal à -2,5 d’ostéoporose. Lorsque ce score est inférieur ou égal à -2,5 associé à au moins une fracture de fragilité, on parle d’ostéoporose sévère. Cet outil permet au médecin de décider s’il est nécessaire de mettre en place un traitement spécifique et de suivre son efficacité dans le temps.
Facteurs de risque et diagnostic précoce de l’ostéoporose
Identifier les facteurs de risque d’ostéoporose le plus tôt possible permet d’agir en amont et de limiter considérablement le risque de fractures. Certains éléments sont non modifiables, comme l’âge, le sexe ou les antécédents familiaux, tandis que d’autres relèvent de choix de vie sur lesquels vous pouvez intervenir. Comprendre comment ces facteurs se combinent est essentiel pour mettre en place une stratégie de prévention personnalisée, en lien avec votre médecin traitant ou votre rhumatologue.
Ménopause et déficit œstrogénique : accélération de la perte osseuse
Chez la femme, la ménopause constitue une étape clé dans l’histoire osseuse. Les œstrogènes, hormones ovariennes, exercent un puissant effet protecteur sur l’os en freinant l’activité des ostéoclastes responsables de la résorption. Lorsque leur production chute brutalement à la ménopause, cet effet « frein » disparaît et la perte osseuse s’accélère nettement. On estime qu’une femme peut perdre jusqu’à 20 % de sa masse osseuse dans les 5 à 7 années qui suivent l’arrêt des règles.
Cette période de transition représente donc une fenêtre critique pour le dépistage et la prévention de l’ostéoporose post-ménopausique. Un mode de vie sédentaire, une alimentation pauvre en calcium et en vitamine D, le tabagisme ou une consommation excessive d’alcool peuvent amplifier cette perte. C’est également à ce moment-là que se discutent, au cas par cas, les indications d’un traitement hormonal substitutif ou d’autres thérapeutiques anti-ostéoporotiques, en fonction du profil de risque global (cardiovasculaire, cancéreux, fracturaire).
Corticothérapie prolongée et pathologies endocriniennes ostéopéniantes
Certains traitements ou maladies endocriniennes peuvent fragiliser l’os indépendamment de l’âge ou de la ménopause. La corticothérapie prolongée (prise de corticoïdes par voie générale pendant plus de trois mois à dose significative) est l’une des causes les plus fréquentes d’ostéoporose secondaire. Ces médicaments, indispensables dans de nombreuses pathologies inflammatoires ou auto-immunes (polyarthrite rhumatoïde, asthme sévère, maladie de Crohn, etc.), diminuent l’activité des ostéoblastes, augmentent la résorption osseuse et réduisent l’absorption intestinale de calcium.
D’autres affections endocriniennes comme l’hyperthyroïdie, l’hyperparathyroïdie, certains cancers hormonodépendants ou les hypogonadismes (insuffisance de production d’hormones sexuelles) perturbent également le remodelage osseux. Si vous êtes concerné par ce type de pathologie ou de traitement, un dépistage par ostéodensitométrie est souvent recommandé plus précocement, parfois dès 50 ans, voire plus tôt en cas de facteurs de risque cumulés. Une prise en charge conjointe entre spécialiste et médecin traitant permet alors d’associer correction des facteurs modifiables, mesures nutritionnelles et, si besoin, traitement spécifique.
Antécédents de fractures de fragilité : poignet, vertèbres, col fémoral
Une fracture survenue à la suite d’un traumatisme minime – chute de sa hauteur, faux mouvement, choc domestique – doit toujours alerter, surtout après 50 ans. Ces fractures de fragilité concernent le plus souvent le poignet (fracture de Pouteau-Colles), les vertèbres (tassements vertébraux parfois peu douloureux mais responsables de perte de taille et de cyphose) et le col du fémur. Elles signent en général une fragilisation osseuse déjà installée, même si le diagnostic d’ostéoporose n’avait pas été posé auparavant.
Avoir déjà présenté une fracture de fragilité augmente de manière significative le risque d’en subir une nouvelle dans les années suivantes. C’est un peu comme un « avertissement » que le squelette envoie : si rien n’est fait, la probabilité d’une seconde fracture, parfois plus grave, est élevée. Chaque fracture doit donc conduire à une évaluation complète du risque osseux : ostéodensitométrie, bilan des apports en calcium et vitamine D, analyse du mode de vie et des traitements en cours. Ne pas attendre la deuxième fracture pour agir est un enjeu majeur de santé publique.
Score FRAX pour l’évaluation du risque fracturaire à 10 ans
Pour affiner l’estimation du risque de fracture, les médecins disposent de l’outil FRAX, développé par l’Organisation mondiale de la santé. Il s’agit d’un algorithme en ligne qui calcule la probabilité de survenue d’une fracture majeure ostéoporotique (rachis, hanche, poignet, humérus) et d’une fracture de hanche à 10 ans, à partir de plusieurs paramètres : âge, sexe, poids, taille, antécédents personnels et familiaux de fracture, tabagisme, consommation d’alcool, prise de corticoïdes, présence de polyarthrite rhumatoïde, ainsi que, si disponible, la DMO du col fémoral. Cet outil est adapté à chaque pays pour tenir compte des données épidémiologiques locales.
Le score FRAX ne remplace pas le jugement clinique, mais il aide à décider quand initier un traitement médicamenteux chez un patient en ostéopénie ou avec des facteurs de risque intermédiaires. En pratique, au-delà d’un certain seuil de risque à 10 ans, l’intérêt d’un traitement anti-ostéoporotique devient supérieur à ses contraintes potentielles. Discuter de votre score FRAX avec votre médecin peut vous aider à mieux comprendre votre situation personnelle et à vous impliquer dans les décisions thérapeutiques.
Nutrition thérapeutique : calcium, vitamine D3 et micronutriments ostéoprotecteurs
Une alimentation adaptée représente l’un des piliers de la prévention et du traitement de l’ostéoporose. Même les meilleurs médicaments ne pourront être pleinement efficaces si vos apports en calcium, vitamine D et protéines restent insuffisants. L’objectif n’est pas de suivre un régime strict, mais plutôt d’adopter, sur le long terme, un modèle alimentaire proche du régime méditerranéen, riche en végétaux, en bons acides gras et en produits laitiers ou équivalents, afin de soutenir le remodelage osseux et la santé musculaire.
Apports calciques optimaux : produits laitiers, eaux minérales hépar et contrex
Chez l’adulte, les recommandations actuelles situent les besoins en calcium autour de 1 000 mg par jour, et jusqu’à 1 200 mg chez la personne âgée ou en cas d’ostéoporose avérée. En pratique, cela correspond en moyenne à 2 à 3 portions de produits laitiers par jour (un yaourt, un verre de lait, une portion de fromage), associés à une alimentation variée intégrant légumes verts, légumineuses et fruits à coque. Les produits laitiers écrémés ou demi-écrémés apportent autant de calcium que ceux au lait entier, avec moins de graisses saturées, ce qui en fait un choix intéressant pour la santé cardiovasculaire.
Si vous consommez peu ou pas de produits laitiers, les eaux minérales riches en calcium peuvent constituer un appoint précieux. Des marques comme Hépar, Contrex, Courmayeur ou encore Vittel contiennent 250 à plus de 500 mg de calcium par litre, avec une biodisponibilité comparable à celle du calcium laitier. Un litre d’eau riche en calcium consommé dans la journée peut ainsi couvrir une part importante de vos besoins. Il convient toutefois de prêter attention à la teneur en sodium de certaines eaux gazeuses très salées, qui peuvent augmenter l’élimination urinaire du calcium si elles sont consommées en excès.
Cholécalciférol et supplémentation : posologie selon taux sériques de 25-OH-vitamine D
La vitamine D3 (cholécalciférol) joue un rôle central dans l’absorption intestinale du calcium et le maintien de la minéralisation osseuse. Or, en Europe, 50 à 70 % de la population présenterait des concentrations insuffisantes, notamment en hiver, chez les personnes âgées, celles qui s’exposent peu au soleil ou qui ont la peau foncée. La mesure sanguine de la 25-OH-vitamine D permet d’évaluer vos réserves : un taux inférieur à 30 ng/mL (75 nmol/L) est généralement considéré comme insuffisant, voire carentiel en dessous de 20 ng/mL.
En cas de carence, votre médecin pourra vous prescrire une supplémentation adaptée, soit sous forme de doses quotidiennes ou hebdomadaires (gouttes, gélules), soit sous forme de prises espacées (mensuelles ou trimestrielles). Les posologies varient habituellement entre 800 et 2 000 UI par jour en entretien, avec des doses de charge initiales plus élevées si nécessaire. La vitamine D doit de préférence être prise au cours d’un repas contenant un peu de graisses pour optimiser son absorption. Une réévaluation du taux sanguin après quelques mois permet d’ajuster le traitement et d’éviter tout surdosage.
Vitamine K2 (ménaquinone-7) et activation de l’ostéocalcine
Moins connue du grand public, la vitamine K2 (notamment sous forme de ménaquinone-7, ou MK-7) suscite un intérêt croissant en santé osseuse. Elle intervient dans l’activation de l’ostéocalcine, une protéine produite par les ostéoblastes qui permet de fixer efficacement le calcium sur la matrice collagénique. Sans vitamine K2 suffisante, une partie du calcium peut rester mal utilisée, voire se déposer de manière inappropriée dans les tissus mous, comme les artères. On comprend ainsi mieux pourquoi le simple fait d’augmenter les apports calciques ne suffit pas toujours à renforcer les os.
La vitamine K2 se trouve principalement dans certains fromages fermentés, le natto (préparation traditionnelle japonaise à base de soja fermenté) et, dans une moindre mesure, dans les produits animaux issus d’animaux nourris à l’herbe. Des compléments alimentaires associant vitamine D3 et K2 existent sur le marché, mais leur utilisation doit être discutée avec votre médecin, en particulier si vous prenez un traitement anticoagulant de type antivitamine K. Les données scientifiques sont prometteuses, mais les recommandations officielles restent prudentes en attendant davantage d’études de grande ampleur.
Magnésium, zinc, silicium et protéines : synergies nutritionnelles
Au-delà du duo calcium–vitamine D, d’autres micronutriments jouent un rôle synergique dans la santé osseuse. Le magnésium, présent dans les oléagineux (amandes, noix), les légumes secs, les céréales complètes et le chocolat noir, intervient dans plus de 300 réactions enzymatiques, dont plusieurs liées au métabolisme osseux. Le zinc, abondant dans les fruits de mer, la viande et certaines graines, est nécessaire à la synthèse du collagène et à l’activité des ostéoblastes. Le silicium, que l’on retrouve dans certaines eaux minérales, les céréales complètes et des plantes comme la prêle ou le bambou, participerait à la formation de la matrice osseuse, même si les mécanismes restent encore discutés.
Les protéines ne doivent pas être négligées : un apport insuffisant favorise la fonte musculaire et la dénutrition, augmentant le risque de chute et de fracture. À l’inverse, un apport adapté (environ 1 à 1,2 g de protéines par kilo de poids corporel et par jour chez les seniors) soutient la masse musculaire et la résistance osseuse, à condition que le calcium et la vitamine D soient suffisants. Viande, poisson, œufs, produits laitiers, mais aussi légumineuses et soja pour les régimes végétariens, devraient figurer régulièrement dans vos menus. L’objectif est de trouver un équilibre : ni excès, ni carences, mais une alimentation variée et qualitative.
Traitements pharmacologiques anti-ostéoporotiques et anti-résorbeurs
Lorsque l’ostéoporose est confirmée par l’ostéodensitométrie, surtout en présence de fractures de fragilité, les mesures hygiéno-diététiques ne suffisent généralement plus. Des traitements médicamenteux spécifiques, dits anti-ostéoporotiques, peuvent alors être proposés pour réduire la résorption osseuse, stimuler la formation d’os nouveau ou combiner les deux. Leur choix dépend de votre profil : âge, sexe, sévérité de l’ostéoporose, antécédents de fractures, fonction rénale, tolérance digestive, préférences de mode d’administration.
Bisphosphonates : alendronate, risédronate et leur mécanisme d’action
Les bisphosphonates (alendronate, risédronate, ibandronate, acide zolédronique) constituent la classe la plus prescrite dans l’ostéoporose post-ménopausique et cortisonique. Ces molécules se fixent sur la surface osseuse et inhibent l’activité des ostéoclastes, ce qui ralentit la résorption. Avec le temps, l’équilibre se rétablit en faveur d’une densité osseuse plus élevée, et le risque de fractures vertébrales et non vertébrales diminue de manière significative. L’effet peut être comparé à celui d’un frein appliqué sur un escalator qui descend trop vite.
Les bisphosphonates oraux se prennent généralement une fois par semaine ou par mois, à jeun, avec un grand verre d’eau, en restant ensuite debout au moins 30 minutes pour limiter les risques d’irritation de l’œsophage. Des formes intraveineuses annuelles ou trimestrielles existent pour les patients qui ne tolèrent pas bien la voie orale ou qui ont des troubles de l’observance. Comme tout traitement, ils comportent des effets secondaires potentiels (troubles digestifs, douleurs osseuses transitoires, très rares ostéonécroses de la mâchoire ou fractures atypiques du fémur en cas de traitement très prolongé), ce qui justifie une réévaluation régulière et, parfois, des « pauses thérapeutiques » après plusieurs années.
Dénosumab (prolia) : inhibiteur du RANKL et administration semestrielle
Le dénosumab (Prolia) est un anticorps monoclonal ciblant le RANKL, une protéine clé dans la formation et l’activation des ostéoclastes. En neutralisant ce signal, il réduit fortement la résorption osseuse, avec un effet rapide et réversible. Il s’administre par injection sous-cutanée tous les six mois, généralement en milieu médical, ce qui facilite l’observance et permet un suivi rapproché. Les études ont montré une réduction significative des fractures vertébrales, non vertébrales et de la hanche chez les patientes à haut risque.
Le dénosumab est souvent proposé chez les personnes intolérantes aux bisphosphonates, ayant une fonction rénale altérée ou présentant une ostéoporose sévère avec fractures multiples. Il nécessite toutefois une vigilance particulière lors de l’arrêt, car la résorption peut rebondir de manière importante, exposant à un risque de fractures vertébrales multiples si aucun relais thérapeutique n’est mis en place. Une supplémentation adéquate en calcium et vitamine D est indispensable pendant toute la durée du traitement pour éviter une hypocalcémie, notamment chez les sujets fragiles.
Traitement hormonal substitutif (THS) et modulateurs sélectifs des récepteurs œstrogéniques
Chez certaines femmes récemment ménopausées, le traitement hormonal substitutif (THS) associant œstrogènes et progestatif peut être envisagé, principalement pour soulager les symptômes climatériques (bouffées de chaleur, troubles du sommeil, sécheresse vaginale), tout en apportant un bénéfice osseux. En restaurant un niveau hormonal proche de celui de la période pré-ménopausique, le THS réduit la perte osseuse et le risque de fractures, notamment vertébrales. Toutefois, ses indications sont encadrées en raison d’un risque potentiel accru de cancer du sein, d’accidents thromboemboliques et d’accidents vasculaires cérébraux chez certaines femmes.
Les modulateurs sélectifs des récepteurs œstrogéniques (SERM), comme le raloxifène, agissent de manière plus ciblée : ils miment l’effet des œstrogènes sur l’os (où ils sont protecteurs) tout en se comportant comme des antagonistes sur le sein et l’utérus. Ils sont indiqués chez des femmes ménopausées présentant un risque fracturaire élevé, en particulier vertébral, et peuvent être une option lorsque le THS est contre-indiqué. Leur principal effet indésirable reste un risque accru de phlébite et d’embolie pulmonaire, ce qui impose une évaluation individuelle soigneuse.
Tériparatide et romosozumab : agents anaboliques osseux de nouvelle génération
Contrairement aux traitements anti-résorbeurs qui freinent la destruction osseuse, les agents anaboliques stimulent directement la formation d’os nouveau. Le tériparatide, fragment actif de l’hormone parathyroïdienne (PTH 1-34), administré en injections quotidiennes sous-cutanées, active les ostéoblastes lorsqu’il est donné de manière intermittente. Il est réservé aux ostéoporoses sévères avec fractures multiples ou échec d’autres traitements, sur des durées limitées (en général 18 à 24 mois), après quoi un relais par un anti-résorbeur est nécessaire pour consolider le gain de masse osseuse.
Le romosozumab, anticorps monoclonal dirigé contre la sclérotine, est un traitement plus récent qui combine un effet anabolique (augmentation de la formation) et un effet anti-résorbeur. Il s’administre par injections mensuelles sur une période d’un an, principalement chez des patients à très haut risque de fracture. Des signaux de sécurité cardiovasculaire ont conduit à restreindre ses indications chez les personnes ayant des antécédents d’infarctus du myocarde ou d’accident vasculaire cérébral récent. Comme pour le tériparatide, un relais par un bisphosphonate ou un dénosumab est recommandé à l’issue du traitement pour pérenniser les bénéfices.
Activité physique ostéogénique : exercices en charge et renforcement musculaire
Si les médicaments et la nutrition constituent des leviers essentiels, l’activité physique reste un outil puissant et souvent sous-exploité pour préserver la densité osseuse. L’os se comporte un peu comme un muscle : plus il est sollicité, plus il se renforce. À l’inverse, l’immobilisation prolongée (hospitalisation, alitement, sédentarité extrême) entraîne une fonte rapide de la masse osseuse. La bonne nouvelle, c’est qu’il n’est jamais trop tard pour se (re)mettre en mouvement, à condition de choisir des activités adaptées à votre âge, à votre condition physique et à votre niveau de risque fracturaire.
Impact mécanique et piézoélectricité osseuse : marche, course, sauts
Les exercices en charge, où le poids du corps est supporté par le squelette, stimulent particulièrement le remodelage osseux. Lorsque vous marchez, montez des escaliers, courez ou effectuez de petits sauts, les contraintes mécaniques exercées sur les os génèrent des micro-déformations. Celles-ci sont perçues par des cellules spécialisées appelées ostéocytes, qui envoient ensuite des signaux biochimiques aux ostéoblastes pour renforcer localement l’os. Ce phénomène, parfois rapproché de la piézoélectricité osseuse, illustre parfaitement l’adaptation permanente du squelette aux contraintes qu’il subit.
Concrètement, viser au minimum 30 minutes de marche rapide par jour, complétées si possible par des activités plus dynamiques comme la randonnée, la danse, le tennis ou le step, contribue à maintenir la solidité osseuse, en particulier au niveau des membres inférieurs et de la colonne vertébrale. Bien sûr, si vous présentez déjà une ostéoporose sévère ou des antécédents de fractures, ces exercices doivent être adaptés et encadrés par un professionnel (kinésithérapeute, éducateur médico-sportif) pour éviter tout risque de chute ou de traumatisme excessif.
Musculation et résistance progressive pour stimulation des ostéoblastes
Le renforcement musculaire joue un double rôle dans la prévention de l’ostéoporose : il augmente la masse et la force des muscles, ce qui protège les articulations et améliore l’équilibre, et il exerce des tractions sur les insertions osseuses, stimulantes pour la formation d’os nouveau. Des exercices simples avec bandes élastiques, haltères légers ou appareils de musculation adaptés, réalisés 2 à 3 fois par semaine, peuvent déjà produire des bénéfices significatifs sur la densité osseuse, notamment au niveau des hanches et du rachis.
L’idée n’est pas de « faire du bodybuilding », mais de pratiquer une résistance progressive : commencer avec des charges faibles et augmenter progressivement l’intensité au fil des semaines, en restant toujours à l’écoute de vos sensations. Un programme élaboré avec un professionnel de santé ou un coach formé aux pathologies ostéo-articulaires est particulièrement utile si vous débutez ou si vous avez des douleurs articulaires. Même chez les personnes de plus de 70 ans, des études ont montré qu’un entraînement de renforcement bien conduit permet d’améliorer la force, la densité osseuse et l’autonomie au quotidien.
Équilibre postural et prévention des chutes chez les seniors
On oublie souvent que, pour qu’une fracture survienne, il faut presque toujours une chute. Travailler l’équilibre et la proprioception est donc tout aussi important que de renforcer l’os lui-même. Des disciplines comme le tai-chi, le yoga, le Pilates ou la gymnastique douce améliorent la stabilité, la souplesse et la coordination, réduisant significativement le risque de chute chez les seniors. Des exercices simples, comme se tenir sur une jambe en se tenant à un support, marcher en ligne ou se lever d’une chaise sans s’aider des mains, peuvent être intégrés à votre routine quotidienne.
Au-delà de l’entraînement spécifique, l’aménagement de l’environnement joue un rôle crucial : élimination des tapis glissants, bonne luminosité, barres d’appui dans la salle de bain, chaussures fermées antidérapantes, aide technique à la marche si nécessaire. Dans certains cas de fragilité avancée, des dispositifs de téléassistance ou des détecteurs de chute peuvent compléter ce dispositif de prévention. L’objectif est clair : limiter le nombre de chutes, car chacune d’entre elles représente une potentielle fracture évitable.
Prévention des fractures ostéoporotiques et gestion du risque de chute
Prévenir les fractures liées à l’ostéoporose repose sur une approche globale qui combine renforcement du squelette, amélioration de la force musculaire, sécurisation de l’environnement et suivi médical régulier. Chaque fracture évitée, en particulier celle du col du fémur, représente un gain majeur en qualité de vie, en autonomie et en espérance de vie. Comment orchestrer efficacement l’ensemble de ces mesures au quotidien ?
La première étape consiste à évaluer votre risque individuel avec votre médecin : âge, antécédents de fractures, résultats de l’ostéodensitométrie, comorbidités (troubles visuels, neuropathies, hypotension orthostatique), traitements en cours (somnifères, anxiolytiques, antihypertenseurs) qui peuvent favoriser les chutes. Sur cette base, un plan de prévention personnalisé peut être établi, incluant éventuellement un traitement médicamenteux, une correction des carences en calcium et vitamine D, un programme d’exercices adaptés et des recommandations pour sécuriser votre domicile.
Sur le plan pratique, quelques mesures simples ont un impact considérable : porter des lunettes bien adaptées, faire vérifier régulièrement sa vue et son audition, se lever progressivement du lit ou du fauteuil pour éviter les vertiges, utiliser une canne ou un déambulateur lorsqu’ils sont recommandés, installer des veilleuses pour les déplacements nocturnes. En parallèle, la rééducation fonctionnelle et les séances de kinésithérapie peuvent aider à récupérer de la force après une fracture ou une période d’immobilisation, et réduire le risque de récidive.
Enfin, le suivi dans le temps est essentiel : un traitement anti-ostéoporotique s’inscrit souvent sur plusieurs années, avec des contrôles périodiques de la DMO, des bilans sanguins et une réévaluation régulière du rapport bénéfice/risque. L’ostéoporose est une maladie chronique, mais elle n’est pas une fatalité. En combinant une prise en charge médicale adaptée, une alimentation protectrice, une activité physique régulière et une vigilance accrue face au risque de chute, vous disposez de leviers puissants pour préserver la solidité de vos os et votre autonomie, quel que soit votre âge.